骨粗鬆症について
新年の御挨拶(吉田院長 H30.1.4)
謹賀新年
新しい年が皆様にとって実り多く素晴らしい年になります様に御祈り申し上げます。
昨年中は早くからの異常な寒波に加え、追い打ちをかける様な海の不漁には、日々胸がつぶれる思いがします。
想い起こせば、約25年間、他に例を見ない程豊かな自然に接する多くの機会を与えていただき、そして今の私がここにある訳です。
現状に悲しむ心は皆様と同じと自分では考えています。
しかし、この様な状況でも凛としていらっしゃる各々に御会いするにつけ、還暦を過ぎた我が身としても強く心を打たれることが多々あります。
心から感謝を申し上げます。
この病院開業後約10年の間、私の両親も他界し、今まで長い間私の医療を支え、応援してくださった多くの方々も心ならずとも激減しました。
今後は、私の医者としての技術が残り及ぶ範囲で、精一杯皆様に恩返しをする事が使命と心に刻んで進んでまいります。
どうぞ御気軽に、御身体に関する事すべて一言御相談ください。
送迎バスの時間変更に関して(運転手 安藤 H30.1.16)
こんにちは、よしだ整形外科 送迎運転士の安藤公介です。
当院開設当初より安全運転を第一にバスの運転を担当させていただいております。
今回は送迎バスの時間変更について御報告させていただきます。
現在は、月、水、金に福島方面、火、木、土に江良方面に午前と午後の二便走っておりましたが、H30.2.1より福島方面、江良方面ともに午後便を休止し、午前の一便のみ運行に変更することになりました。
吉田院長の理念である『自宅の前から乗れて、自宅の前で降りられるバス』に近づけるべく、乗車場所を国道沿いだけでなく細かく設定し、病院からの送りは出来る限り自宅でお送りするなどの取り組みをしてまいりました。
しかし、午後の送迎バスとの関係で定時にお送りできなかったり、午後の送迎バスが遅延してしまうことも現実として生じておりました。
吉田院長の理念である『自宅の前から乗れて、自宅の前で降りられるバス』というシステムをこれからも維持、発展させていくために、まことに申し訳ありませんが、午後のバス運行を休止させていただくことになりました。
これを機会にさらに使いやすいバスにするために頑張っていこうと考えております。
どうぞ、送迎バスご利用希望の方は気軽に声をかけてください。
※送迎バスの詳細な時間に関しては、ホームページの送迎バスの項目に掲載しております。
年齢と身体機能に関して(理学療法士 一戸 H30.2.2)
今月の骨コラムを担当する理学療法士の一戸です。
よろしくお願いします。
最近、寒い日が続き、患者様との会話に多くでてくることに『雪かきが去年まではできていたけど今年に入ってぜんぜん出来なくなった。一年とも言えないな』というお話があります。
私自身も40歳代となり、疲れやすさや回復の遅さなど身体的能力低下を感じることが多くなりました。
自分で実感したことですが、気持ちは若い頃と比較して大きな変化はないのに、身体機能は低下していき、心と身体のギャップがどんどん大きく広がっています。
このアンバランス感が、漠然とした不安感となり精神的ストレスになっていると感じています。
若い時は考えたこともなかったのですが、この漠然とした不安感から逃れようとする意識が高額の健康グッツや健康食品に対する需要となるのかもと最近思います。
当院にいらっしゃる患者様にも会話の中で心と身体のギャップに対してストレスを抱えている方もいるように感じています。
そのような場合は、身体機能に対しては運動療法で補っていきながら、できないことをなげくばかりではなく、できることがたくさんあるということに目を向けてもらうように心がけているつもりです。
気持ちは若い頃とあまり変わらないということは、現在の身体機能に対するストレスにもなりえますが、できることや出来る方法などを見つけるとより前向きに取り組めるということでもあります。
この可能性を理学療法の中に上手く取り入れていくということを最近の課題として取り組んでいます。
私自身の身体機能の低下によりこのようなことに気づけたと前向きにとらえております。
年齢が増えることもけっして悪いことばかりではないととらえていきたいです
関節リウマチについて①(吉田院長 H30.3.3)
この冬は異常気象が続きますが、皆様が少しでも心身ともに元気であっていただきたいと願っております。
今回から骨コラムでは2回続けて “関節リウマチ”を取り上げてみようと思います。
稀な病気のように報告されていますが、当地では何故かはるかに多いように感じています。
<関節リウマチとは>
関節リウマチは関節の中の全身の滑膜という部分に炎症が起こり、関節に痛み、腫れ、変形を起こす病気です。
進行して滑膜の炎症が慢性化すると滑膜が厚く腫れ、周囲の軟骨や骨をしだいに破壊していきます。
主役の一つは破骨細胞という骨を壊す細胞であり、原因、病態ともに“骨粗鬆症”と重なる部分が多い病気です。
特に発症してから3年間ぐらいに最も急速に関節破壊が進行することがわかっており、発症早期から適切な治療を行うことが極めて重要です。
また、関節症状以外には、発熱、疲労感、倦怠感、臓器障害など全身症状を伴うことがあります。
何らかの原因で免疫異常を引き起こした結果、発症するのではないかと考えられていますが、詳細については未だに不明です。
私は今まで患者さんへは“自分の体が自分を攻撃してしまう病気”ですと苦しい説明を続けてきました。
よく患者さんには『リウマチは一生治らない病気』なんでしょう? と聞かれ、つらい思いをしてきました。
しかし、近年は遺伝子レベルの研究が急速に進歩して
①発症には、関節局所における滑膜細胞の異常増殖と、浸潤した自己反応性T細胞による自己免疫反応が病因として重要であること。
②いくつかのウイルスがリウマチの発症に関係する事。例えば、成人T細胞白血病の原因ウイルスであるHTLV-Iウイルスは、滑膜細胞の増殖因子の一つとして解析が進められています。このウイルスの遺伝子の一部が人の滑膜細胞を活性化して、IL-1β、IL-6、TNFαなどの炎症の原因となるサイトカインという蛋白を産出します。こられのサイトカインは他の滑膜細胞の増殖も促します。
他、様々の解明もなされ、治療法も急速に進み、決して“不治の病”ではなくなりつつあると考えてよいでしょう。
<関節リウマチ治療の目標>
①今ある関節の痛みを取り除くこと
②関節破壊の進行を止めること
③日常生活動作を改善すること です。
症状が落ち着いて病気の進行が止まっている状態を「寛解」といいますが、寛解に到達し、維持することを目指します。
しかし、理想的には「治癒」が目標と考えております。
リウマチの治療はここまで進んでいます。
次回は治療薬の進歩を中心に御話ししましょう。
関節リウマチについて②(吉田院長 H30.4.19)
春とは言え寒暖の差が激しく、体がついていけず体調を崩されている方も多いようです。
特に関節リウマチの皆様は適応するのが難しいかと案じております。
今回は未来への期待を込めて、薬物療法の急速な進歩についてお話をしたいと思います。
私がリウマチの医療に係わり始めの30年程前は重症の患者さんが沢山いらっしゃいましたが、当時の薬物療法では軽快すらしない方も多く、手術的療法も多く行いました。
結果として患者さんに満足していただいた例は少なくなかったと悔やまれます…
2003年に初めての生物学的製剤という画期的な治療薬が開発され、リウマチの治療体系が大きく変化しました。
リウマチの治療薬はこの10余年で飛躍的に発展しました。特に、羅病期間の短い例や合併症の少ない例においては寛解(一時的には治った状態を考えとしたいと思います)を目指す、寛解を目指せない例においては低疾患活動性を治療目標とするなど、tight control もしくは目標を定めた治療(Treat to Target)を行うことが求められるようになってきている。
同時に2010年には、早期診断、早期からの治療介入を目指し、リウマチの分類基準が改訂され、2011年には、より厳格な寛解の基準が提唱されるなど、リウマチの治療“戦略”にも変革がもたらされました。
さらに治療開始のタイミングに関しても研究が進んでいます。
関節リウマチの症状は、発症後の早い時期に急速に進行する例が多いようです。
そのため、関節リウマチと診断されたら、できるだけ早い時期から関節破壊が進行しないように治療を行うことが大切とされ、関節リウマチでは発症から約2年間を「Window of opportunity(治療機会の窓)」と呼び、この時期にできるだけ早く治療を行うことで関節リウマチの進行を抑えることができる事が解明されてきました。
とは言え、関節リウマチは、慢性の病気であるために長期間にわたって、治療を継続する必要があります。
薬によっては費用が高額になるため負担が大きくなりますが、早期に適切な治療を行うことで、結果的に生涯に支払う医療費が軽減する可能性もあります。
主治医とよく相談して治療方針を検討することが大切です。
また、日常生活が不自由になると、介助や自宅の改修が必要になる場合もあります。
そういった患者さんの療養生活を支えるために、さまざまな医療福祉制度があります。
詳しい情報を知りたい方は、各市町村の担当窓口や病院のソーシャルワーカーなどの専門スタッフに相談しましょう。
<医療福祉制度>
医療費の負担を軽くしたい場合
・健康保険(高額療養費の払い戻し / 高額療養費貸付制度 / 限度額適用認定証)
・身障手帳(障害者医療費助成制度 / 自立支援医療)
・特定疾患治療研究事業(悪性関節リウマチが対象。一般の関節リウマチは対象になりませんが、合併症の中には対象になるものがあります)
・確定申告による税の免除
ヘルパーを頼みたい場合
・身障手帳
・介護保険
・難病患者等居宅生活支援事業
装具や用具を入手したい場合
・身障手帳(補装具)
・介護保険(福祉用具貸与、販売)
・健康保険(治療用装具)
・難病患者等居宅生活支援事業(日常生活用具)
住宅を改修したい場合
・身障手帳
・介護保険
関節リウマチのリハビリについて(理学療法士 一戸 H30.5.10)
今月のコラムを担当する理学療法士の一戸です。よろしくお願いします。
3月、4月の2回にわたり、吉田院長よりリウマチのコラムを掲載していただきました。
そのコラムの中で、リウマチ治療の進歩について述べられておりましたが、そのことに関しては、私も当院で仕事するにあたって凄く実感していることです。
私が学生だった20年くらい前には、教科書においてもリウマチは進行性の疾患であり、著しい関節変形例が多数掲載され、特に有効な運動療法はないとされていました。
関節の負荷を少なくするために、等尺性収縮という関節運動を伴わない筋力exが推奨されていました。
しかし、実際の効果は低く、指導している私自身がこの筋力exは本当に意味があるのだろうかと疑問を感じるほどでした。
関節に負荷をかけないという絶対条件があったため運動療法は無力で、現実的な対応方法としては、痛みのでにくい動き方を探したり、補装具を活用しての生活サポートがメインとなっていました。
恥ずかしいことですが、私自身、当院に入職するまでリウマチに対する生物学的製剤の存在を知りませんでした。
吉田院長に説明していただき、リウマチに対する古い固定化されたイメージを改善させて、運動療法を新しいリウマチ治療に対応するように変化させてきたつもりです。
今年で入職して11年目となりますが、この間に著しく関節変形の進行した症例を担当したことはありません。
当然、関節の炎症や変形の進行に注意をはらいながらですが、以前は使用していた等尺性収縮exは全く使用せず、関節運動を伴う等張性収縮や自重を活用した筋力exを行って高い活動性を維持できていると考えております。
これからも治療の進歩に対応した運動療法をリウマチ患者さんに提供出来るように頑張っていきたいと思っております。
|
|
骨粗鬆症とは![]()
骨粗鬆症は、体格の変形や痛みを伴い、さらに体の各部位の骨折を起こすことによってQOL(生活の質)は著しく低下します。このことは、健康寿命(自分の身の回りのことは自分で出来、楽しく暮らせる寿命)を短くする重篤な病気です。当院では最新の診断機器を完備し、最適の治療をめざします。
当院における骨粗鬆症の診断、治療と予防について![]()
<骨粗鬆症の診断>
骨粗鬆症の診断は、変形性関節症、肩関節周囲炎、腰が痛い、足が痺れるといった一見主訴とは違うような患者様に対しても60歳を目安に拒否される患者様を除いて骨密度を測定しています。また、X線の撮り方ですが、普通は第3腰椎を中心に腰椎の4方向を撮りますが、それでは第1腰椎を撮影出来ずに圧迫骨折を見逃してしまいます。当院では55歳以上の方には第8胸椎と第3腰椎を中心に全ての撮影し骨粗鬆症を見逃さないようにしています。
<骨粗鬆症検査>
| ・問診 ・X線撮影 ・骨密度測定:DXA ・骨代謝マーカー ・MRI検査 など |
 |
<骨粗鬆症の予防と治療>
骨粗鬆症は予防すべき疾患だと考えています。特に自覚症状がない、閉経前後の骨密度が急速に低下する時期が重要と考えており、さらなる骨密度の低下を防ぐ必要があります。「原発性骨粗鬆症の診断基準・骨粗鬆症の予防と治療ガイドライン2006年度版」では運動や食事療法が推奨されてますが、実際されだけでは骨密度は低下し続けます。骨粗鬆症の治療と予防には、ビスフォスフォネート製剤が有効だと考えています。
骨粗鬆症検査について![]()
<X線検査>
骨粗鬆症を起こすことが多い脊椎のX線検査が基本になります。椎体の骨梁や骨陰影濃度で骨量の減少の程度や椎体の骨折の有無を判定します。また、骨が溶けたように見えるがんの転移や高齢者に多い「変形性脊椎症」という骨の病気は骨粗鬆症と症状も似ていることもあり、どちらの病気かを詳しく見ていきます。
ただ、このX線検査では骨量を数値で知ることはできませんので、骨量計測検査を併せて行うことが、必要となります。
<骨量計測装置>
・DXA(デキサ法)
全身の骨量を正確に知る方法にデキサ法があります。性質の違う微量の二種類のX線を出して、全身の骨、あるいは腰椎、大腿骨など任意の部位の骨量を測定します。骨量の測定法では、デキサ法が最も精度が高いと言われています。しかしデキサ法の装置は、大型で費用がかかることなどから限られた医療施設にしか設置されていないのが現状ですが、精密検査には欠かせない装置といえます。
・MD法
簡便なレントゲン撮影法で、アルミ階段の板と一緒に両手の骨を撮影し、X線写真上からコンピューターを使って骨量を計測する方法で、正確さはデキサ法に劣るが、検査は短時間ですむという利点があり、集団検診で骨量が異常に低い人を見つけ出すには、MD法が有用という意見もある。ただし、骨粗鬆症にとって重要な「脊椎」や「大腿骨」など全身の骨量を計測できないのが、欠点である。
・QCT法
CT装置を用いて、脊椎の骨量を測る方法です。この方法は脊椎の骨量を直接測れるという利点があります。しかしデキサ法に比べて放射線を浴びる量が多く、また骨量検診のためだけにCTを使用することには難しい面もある。
・超音波法
踵の骨に超音波を当て、その骨の伝わる速度と減衰率を測って、骨量を求めるという検査法です。腹部超音波に使われるよりも低周波のものを使用するので、一番安全な骨量測定法と言えます。ただし、超音波は骨の構造にも左右されると考えられ、骨量だけを正確に測れているかどうかはまだ解明されていません。治療経過を追うような詳しい診断には今のところ不向きです。
<骨代謝マーカー>
骨にはカルシウム以外にもいろいろな成分が含まれています。骨の代謝により破壊と再生を繰り返しています。古くなった骨を破骨細胞がどんどん溶かして破壊すると、骨芽細胞が破壊された部分に新しい骨を形成して元の形に修復していきます。
骨の破壊と再生を繰り返す過程で、尿や血液にいろいろな成分がでてくるようになります。この出てきた成分の種類と量を調べることによって、骨粗鬆症になる可能性の予測ができるようになりました。この成分を骨代謝マーカーといい、今注目を集めている新検査法です。
<当院の骨量計測装置>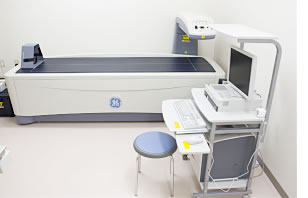 当院の骨量計測装置はアメリカ、GE社製の「X線骨密度測定装置 PRODIGY」で、測定方式はデキサ(DXA)法です。
当院の骨量計測装置はアメリカ、GE社製の「X線骨密度測定装置 PRODIGY」で、測定方式はデキサ(DXA)法です。
<PRODIGYの特徴は>
1きわめて正確に骨量を測定することができます。
2放射線を浴びる量は、通常のエックス線撮影法の1/10程度です。
3全身の骨あるいは腰椎、大腿骨など、任意の領域を自由に測定できます。
4測定時間が1か所であれば1分弱、全身の骨なら5分くらいと、検査時間が短い。
5検査終了後、すぐに結果がでます。
<検査を受ける方へ>
(1)ルーチンで腰椎と大腿骨の二か所の骨量を測定します。
(2)衣類にボタン、金属類があれば正確な測定はできませんので、検査衣に着替えて検査を始めます。
(3)検査台に仰向けに寝ていただきます。何の苦痛もなく3分ほどで検査が終了します。
検査終了後、瞬時に数値化し、骨量が年齢相応の標準値と比較して、どの程度なのか、グラフで示してくれます。