骨粗鬆症について
今月の骨コラムを担当する理学療法士の一戸です。
よろしく御願いいたします。
9月になってもまだ暑い日が続いていますが、朝晩は涼しくなり季節の移り変わりを感じるようになりました。
今回は真夏の7月末に私が右足首を捻挫して、色々と感じたことを話させていただきます。
雨が続いて、畑が濡れている状況で無理に作業を行っていたため、畑の傾斜地で足を滑らせてしまい右足首に重度の捻挫をおってしまいました。
やった瞬間に自分の体内から擬音語にすらできないような嫌な音がして、まずいケガだとすぐにわかりました。
その瞬間に頭がグルグル回りだし、骨折していないか、歩けるのか、明日の仕事はできるのか、など様々な不安が一気に押し寄せましたが、ほぼ同時に理学療法士としてこの状況をどう乗り越えようかと思いテンションがあがる自分がいました。
私が理学療法士になって最も良かったと感じていることにケガや病気をした時に、一方的にマイナスに考えるのではなく、このケガを自分自身で対応することによって凄く貴重な経験ができるので勉強になるとプラスにとらえることができることがあります。
ケガ自体は当然マイナス、ケガの体験はプラスでプラスマイナスゼロだと思っています。
今回の捻挫は今までで最も重度であり、かつ一般的な足首の外側靭帯損傷ではなく、とても稀な内側靭帯損傷で、私自身、臨床で一回の担当したことのない症例で勉強になることばかりでした。
足首が上に曲げることができなくなったため、まともに歩くことはできなくなりましたが、下方向に下げることはできるので、地面に右足をついて支えることはできましたし、自動車のペダル操作も行うことができました。
普通の捻挫とは全く違うなあと感心しながら、不便ながらも面白いなあとも思っていました。
足首のテーピングも一般的な方法は全くダメで、自分で試行錯誤しながら適応する方法を見つけだす作業も非常に勉強になりました。
自分のケガが一番良い体験になる理由として、“痛み”が明確にわかることがあります。
仕事上、患者さんに痛みのことが聞きますが、実際には痛みを共有化することは難しく、本当に効果がでているのかどうか不安になることがあります。
自分であれば、明確に痛みがわかるので、この方法は良かったのか、逆効果だったのか、がわかり最適な方法を探し出すことができます。
患者さんの痛みを明確にわかる方法があればもっとよい理学療法を提供できるのに、それが一番難しいという矛盾を感じてしまいます。
また、患者さんに理学療法を提供するときは、当然、最速に改善できると考えられるベストな方法を選択して行います。
しかし、自分のケガであれば、スタンダードな方法ではなく、頭の片隅に湧いてくる興味本位の方法を選択することができます。
当然、失敗することもあるのですが、新たなことに気付くことも多く、成功するにしても失敗するにしても得るものは多く有ります。
現状としては、日常生活にはほとんど支障を感じることはなくなりました。
あとは、走れない、正坐ができない、階段がゆっくりしか降りられない程度です。
どれも患者さんからよく聞く訴えのある動作なので、これから出来るようになる過程でも新たに勉強なることは多いと思っています。
結果として、今回の捻挫は私に多くの貴重な経験と少しの後遺症を残すことになりそうです。
私としてはプラスマイナスゼロですが、私がまともに動けないことによって周囲には迷惑をかけており、これからはケガをしないように注意しようと思っています。
貴重な体験ができたので、この体験をこれからの臨床にいかせるようにしていきたいと思っています。
|
|
骨粗鬆症とは![]()
骨粗鬆症は、体格の変形や痛みを伴い、さらに体の各部位の骨折を起こすことによってQOL(生活の質)は著しく低下します。このことは、健康寿命(自分の身の回りのことは自分で出来、楽しく暮らせる寿命)を短くする重篤な病気です。当院では最新の診断機器を完備し、最適の治療をめざします。
当院における骨粗鬆症の診断、治療と予防について![]()
<骨粗鬆症の診断>
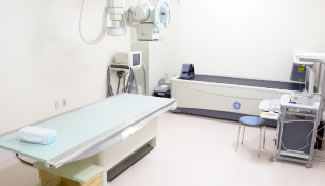
骨粗鬆症の診断は、変形性関節症、肩関節周囲炎、腰が痛い、足が痺れるといった一見主訴とは違うような患者様に対しても60歳を目安に拒否される患者様を除いて骨密度を測定しています。また、X線の撮り方ですが、普通は第3腰椎を中心に腰椎の4方向を撮りますが、それでは第1腰椎を撮影出来ずに圧迫骨折を見逃してしまいます。当院では55歳以上の方には第8胸椎と第3腰椎を中心に全ての撮影し骨粗鬆症を見逃さないようにしています。
<骨粗鬆症検査>
| ・問診 ・X線撮影 ・骨密度測定:DXA ・骨代謝マーカー ・MRI検査 など |
 |
<骨粗鬆症の予防と治療>
骨粗鬆症は予防すべき疾患だと考えています。特に自覚症状がない、閉経前後の骨密度が急速に低下する時期が重要と考えており、さらなる骨密度の低下を防ぐ必要があります。「原発性骨粗鬆症の診断基準・骨粗鬆症の予防と治療ガイドライン2006年度版」では運動や食事療法が推奨されてますが、実際されだけでは骨密度は低下し続けます。骨粗鬆症の治療と予防には、ビスフォスフォネート製剤が有効だと考えています。
骨粗鬆症検査について![]()
<X線検査>
骨粗鬆症を起こすことが多い脊椎のX線検査が基本になります。椎体の骨梁や骨陰影濃度で骨量の減少の程度や椎体の骨折の有無を判定します。また、骨が溶けたように見えるがんの転移や高齢者に多い「変形性脊椎症」という骨の病気は骨粗鬆症と症状も似ていることもあり、どちらの病気かを詳しく見ていきます。
ただ、このX線検査では骨量を数値で知ることはできませんので、骨量計測検査を併せて行うことが、必要となります。
<骨量計測装置>
・DXA(デキサ法)
全身の骨量を正確に知る方法にデキサ法があります。性質の違う微量の二種類のX線を出して、全身の骨、あるいは腰椎、大腿骨など任意の部位の骨量を測定します。骨量の測定法では、デキサ法が最も精度が高いと言われています。しかしデキサ法の装置は、大型で費用がかかることなどから限られた医療施設にしか設置されていないのが現状ですが、精密検査には欠かせない装置といえます。
・MD法
簡便なレントゲン撮影法で、アルミ階段の板と一緒に両手の骨を撮影し、X線写真上からコンピューターを使って骨量を計測する方法で、正確さはデキサ法に劣るが、検査は短時間ですむという利点があり、集団検診で骨量が異常に低い人を見つけ出すには、MD法が有用という意見もある。ただし、骨粗鬆症にとって重要な「脊椎」や「大腿骨」など全身の骨量を計測できないのが、欠点である。
・QCT法
CT装置を用いて、脊椎の骨量を測る方法です。この方法は脊椎の骨量を直接測れるという利点があります。しかしデキサ法に比べて放射線を浴びる量が多く、また骨量検診のためだけにCTを使用することには難しい面もある。
・超音波法
踵の骨に超音波を当て、その骨の伝わる速度と減衰率を測って、骨量を求めるという検査法です。腹部超音波に使われるよりも低周波のものを使用するので、一番安全な骨量測定法と言えます。ただし、超音波は骨の構造にも左右されると考えられ、骨量だけを正確に測れているかどうかはまだ解明されていません。治療経過を追うような詳しい診断には今のところ不向きです。
<骨代謝マーカー>
骨にはカルシウム以外にもいろいろな成分が含まれています。骨の代謝により破壊と再生を繰り返しています。古くなった骨を破骨細胞がどんどん溶かして破壊すると、骨芽細胞が破壊された部分に新しい骨を形成して元の形に修復していきます。
骨の破壊と再生を繰り返す過程で、尿や血液にいろいろな成分がでてくるようになります。この出てきた成分の種類と量を調べることによって、骨粗鬆症になる可能性の予測ができるようになりました。この成分を骨代謝マーカーといい、今注目を集めている新検査法です。
<当院の骨量計測装置>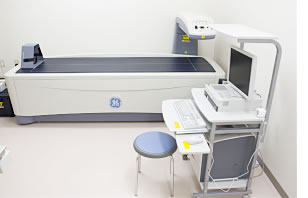 当院の骨量計測装置はアメリカ、GE社製の「X線骨密度測定装置 PRODIGY」で、測定方式はデキサ(DXA)法です。
当院の骨量計測装置はアメリカ、GE社製の「X線骨密度測定装置 PRODIGY」で、測定方式はデキサ(DXA)法です。
<PRODIGYの特徴は>
1きわめて正確に骨量を測定することができます。
2放射線を浴びる量は、通常のエックス線撮影法の1/10程度です。
3全身の骨あるいは腰椎、大腿骨など、任意の領域を自由に測定できます。
4測定時間が1か所であれば1分弱、全身の骨なら5分くらいと、検査時間が短い。
5検査終了後、すぐに結果がでます。
<検査を受ける方へ>
(1)ルーチンで腰椎と大腿骨の二か所の骨量を測定します。
(2)衣類にボタン、金属類があれば正確な測定はできませんので、検査衣に着替えて検査を始めます。
(3)検査台に仰向けに寝ていただきます。何の苦痛もなく3分ほどで検査が終了します。
検査終了後、瞬時に数値化し、骨量が年齢相応の標準値と比較して、どの程度なのか、グラフで示してくれます。